Caso clínico: Luxación glenohumeral anterior bilateral
Clinical case: Bilateral anterior shoulder dislocation
Resumen
La luxación glenohumeral anterior y bilateral es una patología sumamente rara y poco descrita. En el presente trabajo se presenta un caso, cuya etiología es poco frecuente, su resolución y evolución posterior.
Abstract
Anterior and bilateral glenohumeral luxation is an extremely rare pathology and little described in the literature. This paper presents a case, whose aetiology is infrequent, its resolution and subsequent evolution.
: luxación, hombro, anterior, bilateral
: Dislocation, shoulder, anterior, bilateral
Introducción
La luxación bilateral glenohumeral es una patología extremadamente rara, de muy baja incidencia y, en general, relacionada con episodios de crisis convulsiva por epilepsia o por accidentes eléctricos con electrocución. Si bien es una patología rara, es de extremada importancia, ya que es muy incapacitante para el paciente, por la inmovilización que se requiere, además de las posibles secuelas que la lesión pudiera dejar.
Material y metodología
Una paciente de 54 años de edad se presentó en el mes de octubre de 2011, en el servicio de emergencias de nuestro hospital, por presentar dolor e impotencia funcional en ambos miembros superiores, por haber sufrido una caída desde su altura, de 24 horas de evolución.
Como antecedente, la paciente se encontraba en tratamiento farmacológico por hipertensión arterial y enfermedad de Alzheimer. Además recibía medicación antiinflamatoria no esteroidea de forma esporádica, por enfermedad degenerativa de columna dorso-lumbar.
Al examen físico se observó dolor, deformación e impotencia funcional de ambos hombros, con signo de “charretera” positivo, sin alteración neurortopédica evaluable en el momento inicial del examen, con sus pulsos periféricos presentes y simétricos.
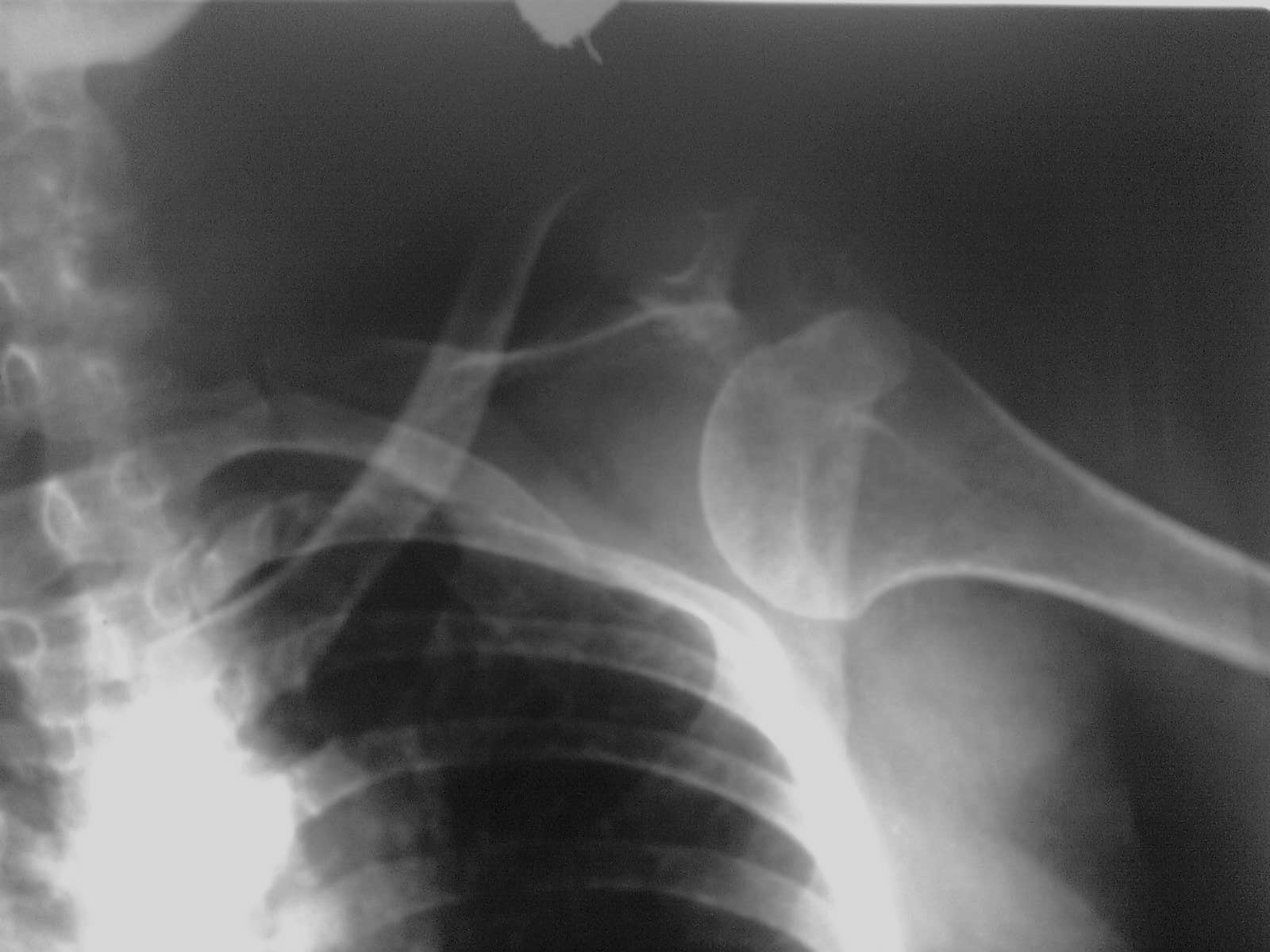
Se realizó en correspondiente examen radiográfico, donde se pudo observar una luxación glenohumeral anterior y bilateral (Figura 1).
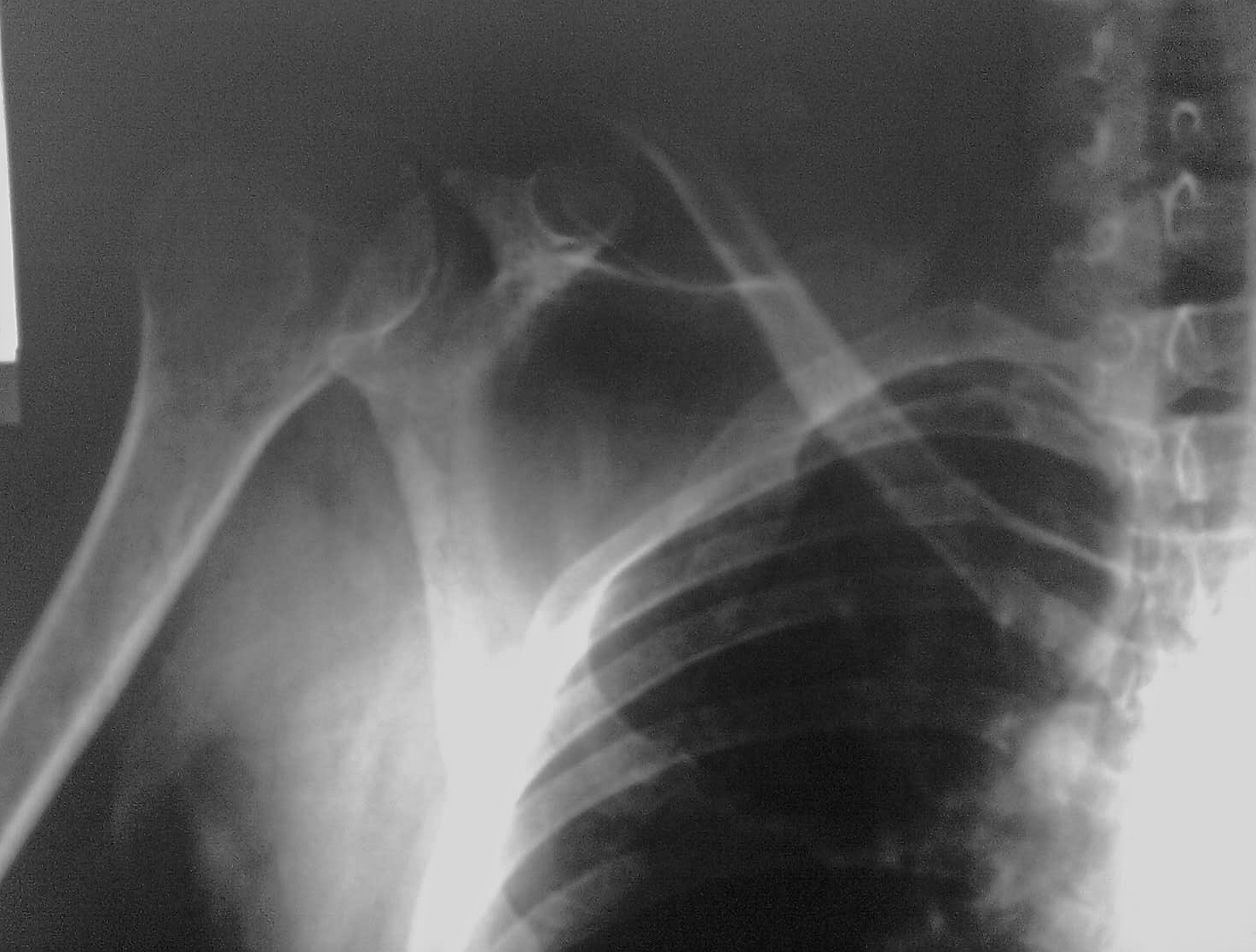
Una vez hecho el diagnóstico clínico y radiográfico, con el consentimiento de la paciente, se procedió a iniciar el tratamiento. Se colocó una vía periférica, con hidratación, analgesia y relajación muscular. Se realizaron maniobras de reducción cerrada en ambos hombros, las cuales fueron efectivas, logrando una rápida reducción de la luxación. Se comprobó dicha reducción en las radiografías (Figura 2) y se procedió a inmovilizar ambos miembros superiores con la colocación de un cabestrillo, uno en cada miembro. No se observaron lesiones óseas, ni antes ni después de la reducción. Tras la reducción, el examen neurortopédico no mostró alteraciones con respecto al cuadro inicial. Así mismo, no presentó alteraciones vasculares periféricas.
Se mantuvo la inmovilización durante 3 semanas y luego se comenzó la rehabilitación, de forma controlada y progresiva. La paciente logró un rango de movilidad bilateral funcional y retomó su vida habitual, sin requerir, salvo circunstancias excepcionales, asistencia de terceros.
Como antecedente, la paciente se encontraba en tratamiento farmacológico por hipertensión arterial y enfermedad de Alzheimer. Además recibía medicación antiinflamatoria no esteroidea de forma esporádica, por enfermedad degenerativa de columna dorso-lumbar.
Al examen físico se observó dolor, deformación e impotencia funcional de ambos hombros, con signo de “charretera” positivo, sin alteración neurortopédica evaluable en el momento inicial del examen, con sus pulsos periféricos presentes y simétricos.
Se realizó en correspondiente examen radiográfico, donde se pudo observar una luxación glenohumeral anterior y bilateral (Figura 1).
Una vez hecho el diagnóstico clínico y radiográfico, con el consentimiento de la paciente, se procedió a iniciar el tratamiento. Se colocó una vía periférica, con hidratación, analgesia y relajación muscular. Se realizaron maniobras de reducción cerrada en ambos hombros, las cuales fueron efectivas, logrando una rápida reducción de la luxación. Se comprobó dicha reducción en las radiografías (Figura 2) y se procedió a inmovilizar ambos miembros superiores con la colocación de un cabestrillo, uno en cada miembro. No se observaron lesiones óseas, ni antes ni después de la reducción. Tras la reducción, el examen neurortopédico no mostró alteraciones con respecto al cuadro inicial. Así mismo, no presentó alteraciones vasculares periféricas.
Se mantuvo la inmovilización durante 3 semanas y luego se comenzó la rehabilitación, de forma controlada y progresiva. La paciente logró un rango de movilidad bilateral funcional y retomó su vida habitual, sin requerir, salvo circunstancias excepcionales, asistencia de terceros.
Discusión
La presentación de la luxación gleno-humeral bilateral es sumamente rara, no por eso deja de ser llamativa por las secuelas que pudiera dejar en ambos miembros superiores. Suele verse, en general, este tipo de luxación en crisis convulsivas, accidentes eléctricos con electrocución y traumas de alta energía [1]. El primer caso reportado de luxación bilateral de hombro fue en el año 1902, por Mynter [2], en un paciente que sufrió una crisis convulsiva, secundaria a una sobredosis de alcanfor, usado en forma abusiva o en intoxicaciones accidentales puede producir confusión, irritabilidad e hiperactividad neuromuscular. También se han reportado casos, más raros, por tracción brusca de ambos miembros superiores por motocicleta, limpieza de mezcladoras de cemento, convulsiones por cuadro de hipoglucemia, ejercicio físico intenso, etc [2][3]. En la bibliografía no hay series descritas ya que la mayoría de los trabajos publicados son reportes de casos [4-8].
Aproximadamente un 10 % de estos casos no suelen ser diagnosticados inicialmente, por los que el tratamiento instaurado de forma tardía suele ser más dificultoso, con mayor probabilidad de aparición de secuelas [8]. Para un correcto diagnóstico, además de un examen físico exhaustivo, es necesario el uso de radiografías, en dos proyecciones, frente estricto y axial.
En general, el tratamiento de la luxación bilateral de hombro es el mismo de la luxación unilateral (analgesia, relajación, reducción e inmovilización), tomando en cuenta en cada caso sus particularidades, existencia o no de fractura asociada, lesión neurovascular, lesión de manguito rotador u otras. Siempre es conveniente realizar en estos casos una detallada historia clínica, describiendo signos y síntomas previos y posteriores a las maniobras de reducción. El tipo de inmovilización y su duración dependerá de las lesiones asociadas, de la edad del paciente, de la posibilidad de recidiva.
Aproximadamente un 10 % de estos casos no suelen ser diagnosticados inicialmente, por los que el tratamiento instaurado de forma tardía suele ser más dificultoso, con mayor probabilidad de aparición de secuelas [8]. Para un correcto diagnóstico, además de un examen físico exhaustivo, es necesario el uso de radiografías, en dos proyecciones, frente estricto y axial.
En general, el tratamiento de la luxación bilateral de hombro es el mismo de la luxación unilateral (analgesia, relajación, reducción e inmovilización), tomando en cuenta en cada caso sus particularidades, existencia o no de fractura asociada, lesión neurovascular, lesión de manguito rotador u otras. Siempre es conveniente realizar en estos casos una detallada historia clínica, describiendo signos y síntomas previos y posteriores a las maniobras de reducción. El tipo de inmovilización y su duración dependerá de las lesiones asociadas, de la edad del paciente, de la posibilidad de recidiva.
Referencias
- García Juárez JD, Aguilera Zepeda JM, Escalada Díaz IM, Talavera Villegas S, Peón Vidales H. Luxación gleno-humeral anterior bilateral. Síndrome triple “E”. Informe de un caso. Rev Mex Ortop Traum. 2002;16:32-5.
- Dinopoulos HT, Giannoudis PV, Smith RM, Matthew SJ. Bilateral anterior shoulder fracture-dislocation. A case report and a review of the literature. Int Orthop. 1999; 23:128-30.
- Silva LP, Sousa CV, Rodrigues E, Alpoim B, Leal M. Bilateral anterior shoulder dislocation: clinical case. Rev Bras Ortop. 2011; 46:318-20
- Dunlop CCR. Bilateral anterior shoulder dislocation. A case report and review of the literature. Acta Orthpaedica Belgica. 2002; 68:168-70.
- Kalkan T, Demirkale I, Ocguder A, Unlu S, Bozkurt M. Bilateral anterior shoulder dislocation in two cases due to housework accidents. Acta Orthop Traumatol Turc. 2009; 43:260-3.
- Rouhani A, Zonooz KA, Aghdam HA. An unusual cause of bilateral anterior shoulder dislocation. Pak J Med Sci. 2010; 26: 976-7.
- Kumar YC, Nalini KB, Maini L, Nagaraj P. Bilateral traumatic anterior dislocation of shoulder. A rare entity. J Orthop Case Rep. 2013; 3:23-5.